Recomendaciones actualizadas publicadas en la revista Ophthalmology, enfocadas en la detección oportuna, seguimiento y tratamiento de la retinopatía diabética.
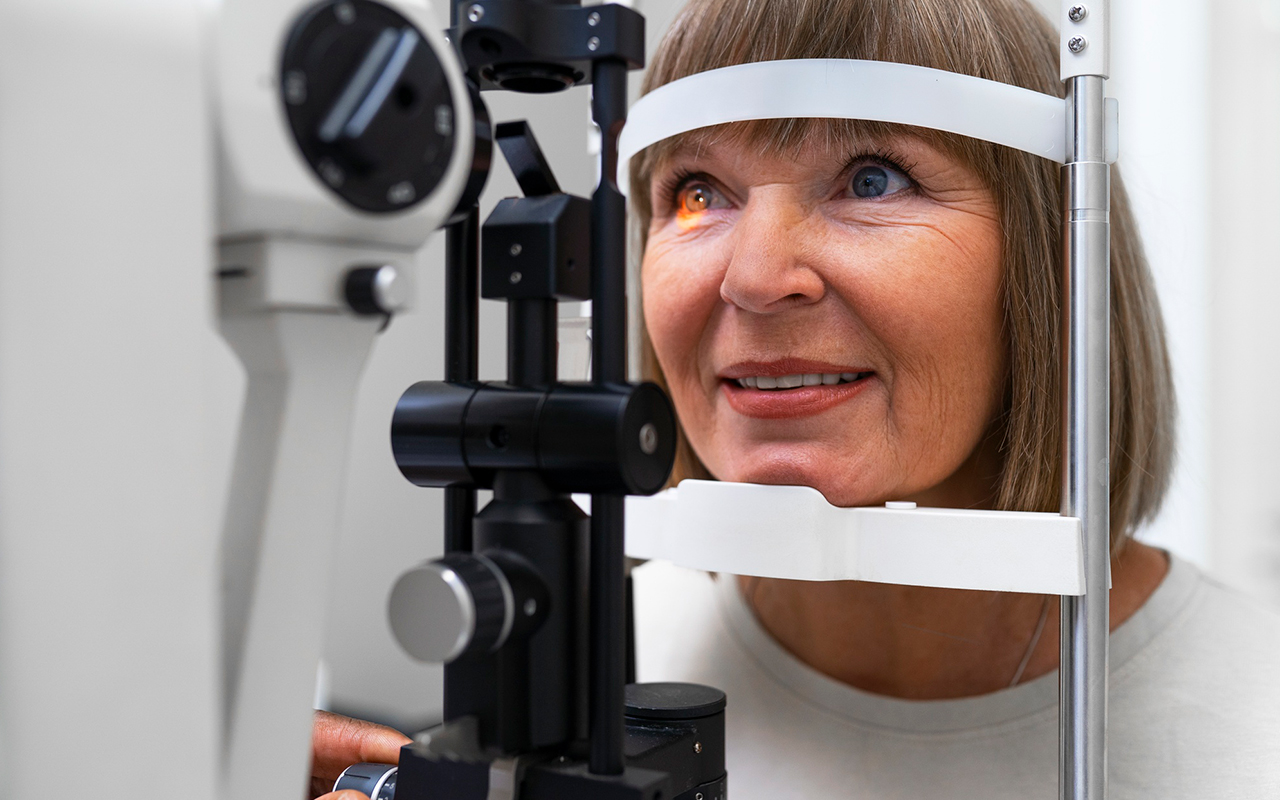
La American Academy of Ophthalmology ha publicado en Ophthalmology una actualización integral de las recomendaciones para el abordaje de la retinopatía diabética, con énfasis en el tamizaje oportuno, el seguimiento en grupos de riesgo y las opciones terapéuticas actuales. Estas nuevas guías buscan mejorar la detección temprana y el tratamiento efectivo de una de las principales causas de pérdida visual prevenible en personas con diabetes.
En el texto se destaca que solo el 60% de las personas con diabetes mellitus se someten al tamizaje anual recomendado para detectar retinopatía diabética (RD). Aunque la exploración de fondo de ojo con dilatación pupilar sigue siendo el estándar de oro, la imagenología digital validada se considera una alternativa eficaz para la detección.
En cuanto al inicio del tamizaje, se recomienda que las personas con diabetes tipo 1 inicien las evaluaciones oftalmológicas cinco años después del diagnóstico y las repitan de forma anual. En contraste, quienes viven con diabetes tipo 2 deben realizar una evaluación en el momento del diagnóstico y continuar con revisiones al menos una vez por año.
El control glucémico y de la presión arterial sigue siendo un pilar clave para prevenir la aparición y progresión de la RD. Sin embargo, las guías advierten que una reducción rápida e intensiva de la glucosa, como la que puede observarse con semaglutida y otros agentes modernos, puede precipitar una progresión acelerada o aparición temprana de la enfermedad.
Se enfatiza la necesidad de vigilancia oftalmológica estrecha en mujeres con diabetes que se embarazan, dado que durante la gestación la retinopatía puede avanzar con rapidez. Por el contrario, en casos de diabetes gestacional no se requiere evaluación ocular. Además, se señala que durante la pubertad los pacientes con diabetes tienen un riesgo aumentado de progresión de RD, por lo que se sugiere un seguimiento más cercano en esta etapa.
En relación con el tratamiento, los agentes anti-VEGF intravítreos —algunos con acción adicional sobre factores como la angiopoyetina-2 o el factor placentario de crecimiento— son eficaces en el tratamiento del edema macular diabético central (CI-DME) con pérdida visual, y también en la retinopatía diabética proliferativa (RDP). Estos fármacos no solo reducen la severidad de la RD, sino que ofrecen una alternativa terapéutica efectiva frente a las etapas avanzadas. La fotocoagulación panretiniana (PRP) se mantiene como una herramienta terapéutica relevante en la RDP. En ojos con CI-DME y buena agudeza visual (20/25 o mejor), el tratamiento puede diferirse razonablemente hasta que la visión se vea afectada (20/30 o peor).
Respecto al uso de productos biológicos, la elección entre agentes de referencia, biosimilares o productos intercambiables debe ser una decisión conjunta entre el oftalmólogo tratante y el paciente, considerando la eficacia, seguridad y accesibilidad de cada opción.
Por último, se subraya que la complicación ocular más grave de las inyecciones intravítreas es la endoftalmitis infecciosa. Para reducir este riesgo, se recomienda firmemente el uso de povidona yodada tópica antes del procedimiento, ya que su omisión se ha vinculado con un riesgo inaceptablemente alto de infección intraocular.
Fuente:
1. Lim, Jennifer I. et al. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology, Volume 132, Issue 4, P75 – P162.